成人肝血管瘤是最常见的肝脏良性肿瘤。随着人群健康体检的普及和影像学检查手段的进步,其检出率日益增多,致使愈来愈多的肝血管瘤患者需要诊断与治疗。近年来,国内外对肝血管瘤的病因、发病机制、临床和影像学特点、诊断及治疗的研究取得一定进步,但尚缺乏高级别的临床研究证据。目前,国内外学界对肝血管瘤的临床特征与诊断、治疗指征界定、风险评估以及治疗方法选择等问题尚缺乏统一的认识,从而使肝血管瘤的误诊和“过度治疗”的事件时有发生,甚至导致患者身心利益严重受损。因此,联合多学科专家共同参与制订肝血管瘤诊断和治疗的专家共识势在必行。本共识旨在规范肝血管瘤的临床诊断与治疗,提高相关专业领域医务人员对肝血管瘤的认识和诊断与治疗水平,进而造福于患者。
1、肝血管瘤的流行病学
肝血管瘤由于临床症状不明显,最初仅从尸检标本中检出。近年来通常在健康体检时被偶然发现。基于670 000健康体检人群的统计分析结果表明:肝血管瘤的发病率约为1.5%,男女比例约为1.3∶1,高发年龄段为40~60岁,约占58%(尚未公开发表的数据)。
肝血管瘤通常被认为系胚胎发育过程中血管过度发育或分化异常导致的血管畸形,其中以肝海绵状血管瘤最常见。既往研究结果显示:性激素可以促使血管内皮细胞的增生、移行乃至形成毛细血管样结构。如怀孕和口服避孕药可使体内雌激素、孕激素水平升高,导致血管瘤生长,这可能与女性发病相关。随着对肝血管瘤认识的逐步加深,尤其是影像学技术的迅猛发展,该病检出率和诊断准确率日益提高。根据肿瘤直径及数目可表现为孤立、多发和弥漫生长。根据肿瘤含纤维组织多少,可分为硬化性血管瘤、血管内皮细胞瘤、毛细血管瘤和海绵状血管瘤等亚型,其中以海绵状血管瘤最多见。
一项纳入5143例的全国多中心真实世界研究结果表明:海绵状血管瘤占96%(尚未公开发表的数据)。肝血管瘤属肝脏良性病变,无明显恶变表现及倾向。瘤体主要由大量血管组织构成,与正常肝脏实质间仅由一层纤维鞘分隔,通常由肝动脉供血,部分患者伴有动静脉瘘。海绵状血管瘤的形态学表现多样,规则圆形和卵圆形与不规则病灶之比约为2∶1,后者可呈大片状或分叶状外观,表面不平或有脐凹,若同时并存皮肤及其他器官多发血管瘤,则称为血管瘤病。绝大部分肝血管瘤因无恶变倾向,可终身与瘤共存,但仍有部分患者因血管瘤进展,出现腹痛等症状或并发自发破裂出血,存在一定的致命风险而需进行治疗。
2、肝血管瘤的诊断
2.1 临床表现
肝血管瘤通常无症状,以单发病灶最为常见(61%),生长较慢,病程较长,且患者肝功能无明显异常。临床表现与肿瘤直径、部位相关。若肿瘤直径>5 cm,可因对邻近组织和脏器的压迫导致产生临床症状。腹部症状主要表现为右季肋区不适感或胀痛,偶有因左肝巨大血管瘤压迫胃肠道产生消化不良、恶心、呕吐等,极少数因自发破裂或外伤情况下破裂而并发腹腔出血,出现严重腹部症状。也有少数患者因为巨大血管瘤或肝门部血管瘤对胆道的压迫引起胆道梗阻,出现黄疸,或压迫肝静脉和(或)下腔静脉导致布加综合征。肿瘤内若有血栓形成或坏死可致发热及全身消耗性凝血等严重并发症。部分患者会产生焦虑,主要表现为对肿瘤继续增大的担心、手术风险的恐惧以及治疗花费的顾虑。
2.2 诊断标准
肝血管瘤的诊断目前主要依赖于影像学检查。多种检查手段的联合应用,可极大提高肝血管瘤诊断准确率。其中常规首选超声检查,再结合CT、MRI以及DSA检查等综合判断。肝血管瘤可有典型和不典型的影像学表现。超声、CT和MRI检查的肝血管瘤诊断准确率分别为61%、77%和92%。对疑似患者常规进行多普勒超声加超声造影、MRI或CT检查可提高诊断准确率。在有乙型肝炎病史或肝硬化的情况下尤其应注意不典型血管瘤与血供丰富肝癌的鉴别,以及不典型血管瘤与肝转移瘤的鉴别。
▶超声检查
腹部超声检查诊断肝血管瘤有很高的灵敏度和特异度,是首选的影像学检查方法。超声检查表现为:圆形或椭圆形,边界清晰的高回声,加压变形,呈低回声者多有网状结构,较大的血管瘤呈混合回声,内部回声仍以高回声为主,可呈管网状或出现不规则的结节状或条块状低回声区,有时可出现钙化强回声及后方声影,系血管腔内血栓形成、机化或钙化所致。彩色多普勒超声检查通常为周边型血流信号,大血管瘤内部以低速静脉血流为主,很少见动脉频谱,即使偶见,血流阻力指数均低下。对影像学表现不典型的患者,可考虑选择肝脏超声造影检查。典型的血管瘤超声造影表现为动脉期周边结节状或环状强化,随时间延长,增强范围逐渐向中心扩展,病灶在门静脉期及延迟期仍处于增强状态,回声≥邻近正常肝组织,这种“快进慢出”的增强特点与CT检查增强表现类似。有部分非典型肝血管瘤在超声造影上表现为低回声。
▶CT检查
常规采用平扫+增强扫描方式(常用对比剂为碘)。其检出和诊断肝血管瘤的灵敏度和特异度略逊于MRI检查。CT检查表现为:(1)平扫呈圆形或类圆形低密度影,边界清晰,密度均匀。(2)增强扫描动脉期病灶边缘点状、斑点状、半环状、环状强化,密度与主动脉接近。(3)随后的门静脉期对比剂向心性扩展,强度逐渐降低。(4) 延迟扫描病灶呈等密度完全充填,与肝脏密度相同,病灶越大等密度充填的时间越长,一般>3 min,“快进慢出”是其特征。(5)少数动脉期整体高密度强化,多见于<3 cm 的病灶。(6)部分病变中央由于血栓形成、瘢痕组织或出血而出现更低密度区,对比剂始终不能填充。
▶MRI检查
常规采用平扫+增强扫描方式(常用对比剂为二乙烯三胺五乙酸钆)。其在肝血管瘤的诊断上灵敏度和特异度最高。T1 加权成像呈低信号,T2加权成像呈高信号,且强度均匀,边界清晰,随回波时间延长,信号强度递增,在重T2加权成像其信号更高,称为“灯泡征”;瘤内的血栓、瘢痕组织在T1、T2加权成像均呈更低信号。MRI检查动态扫描的增强模式与CT检查相似,呈“快进慢出”。肝细胞特异性造影剂钆塞酸二钠增强MRI检查在肝胆期可发现直径<1 cm的血管瘤,并能提高其诊断准确率。T2加权成像时间的延长是成人肝血管瘤的特征。T1加权成像弱信号、T2加权成像高强度信号是与肝癌鉴别的重要特征。
▶DSA检查
较少用于肝血管瘤诊断。若瘤体巨大则出现“树上挂果征”。动脉期早期出现,持续时间长,可达20 s甚至更长,呈现颇有特征的“早出晚归”。其在鉴别肿瘤性质(良性、恶性) 或并行栓塞治疗时有较好的应用价值。
无症状患者应结合2~3种影像学检查综合判定。如不能确诊,可考虑影像引导、腔镜下活组织检查或手术切除以确诊。经皮活组织检查不推荐,因其可致出血风险且较难获得具诊断价值的病理学结果。有症状患者结合临床表现及2~3种影像学检查,一般均可诊断,但应常规行MRI或CT增强扫描检查,以区别小血管瘤与小肝癌,多发血管瘤与肝转移肿瘤。
2.3 肝血管瘤临床分型的建议
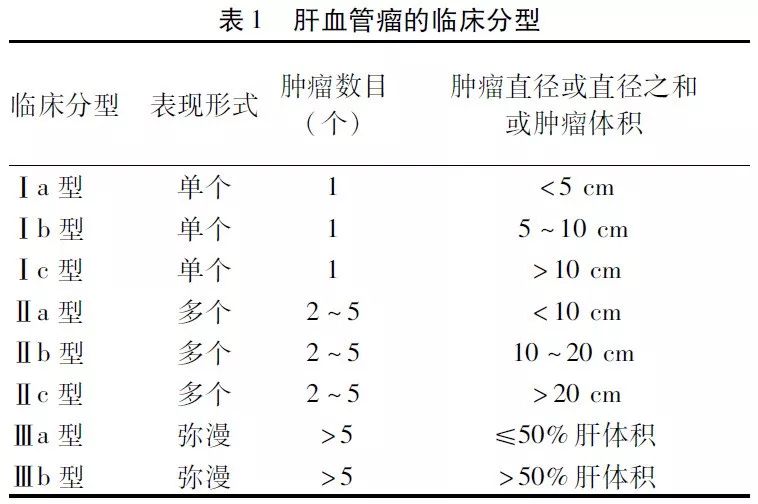
肝血管瘤相关研究结果显示:肝血管瘤直径及数目是其临床分型的最主要依据。国外多推荐以肿瘤直径4 cm作为分型分界点,而国内多以肿瘤直径5 cm作为分型分界点。根据肿瘤直径,建议将肝血管瘤分为3级:小血管瘤(直径<5.0 cm)、大血管瘤(直径为5.0~9.9 cm)和巨大血管瘤(直径≥10.0 cm)。从有无临床症状分析,肿瘤直径<5.0 cm的患者多无临床表现。因此,根据肝血管瘤的临床表现及特点,肿瘤直径、肿瘤数目、病理学类型,推荐国内的临床分型及亚型见表1。该分型是基于建立一个讨论研究的基础平台为目的。诊断与治疗的基础必须基于肿瘤特征分析,如果没有共同的分类标准,结论就无从谈起。
3、肝血管瘤的治疗指征 肝血管瘤作为一种良性肿瘤,大多无症状,且无恶变倾向,原则上以随访观察为主。这是目前国内外普遍接受的观念。当血管瘤较大且合并以下危险因素时,建议酌情治疗。
3.1 伴发症状或者出现严重并发症的肝血管瘤
一项纳入5143例的全国多中心真实世界研究结果表明:肝血管瘤住院患者中有症状者占44.23%,无症状者占55.77%,其中症状的轻、中和重度分级分别为71.87%、23.93%和4.21%(尚未公开发表的数据)。肝血管瘤引起的腹痛、腹胀、消化不良等不适症状并无特异性,导致0~37%的肝血管瘤患者经治疗后症状持续存在,甚至治疗后出现新的临床症状(尚未公开发表的数据)。大部分患者的不适症状由其他消化道病变所致,如消化道溃疡、慢性胃肠炎、慢性胆囊炎和胆管炎等,也有部分是因为患者被诊断了血管瘤而出现的心理因素。虽然目前多数临床医师将明显症状作为肝血管瘤的治疗指征,但治疗前应排除其他病变所致的非特异性表现。
另外,肝血管瘤相关严重并发症发生率很低,但自发或外伤性破裂和Kasabach-Merritt综合征等却能给患者带来致命后果,是血管瘤治疗的绝对指征。其他并发症如梗阻性黄疸、门静脉高压、布加综合征等也被认为是肝血管瘤治疗的适应证。肝血管瘤破裂出血的病死率高达35%左右,是外科手术的绝对适应证。Medline数据库1898-2010年的文献资料显示:共有97例肝血管瘤破裂出血的报道,其中自发性破裂出血46例,提示其极为罕见。Kasabach-Merritt综合征又称血管瘤血小板减少综合征,文献中也仅见于个别病例的报道。其表现为血细胞过度消耗导致血小板下降、凝血功能障碍、出血性紫癜等,是威胁患者生命的少见血管瘤并发症。我国多中心真实世界研究结果显示:仅有数例该综合征的疑似患者。因此,诊断伴发症状的肝血管瘤患者应该为具有明确因果关系的中、重度症状,影响正常生活,以及发生了严重并发症或者存在明显发生严重并发症风险的患者,建议对这部分患者给予治疗。
3.2 进行性增大的肝血管瘤
国内外多项研究结果显示:大多数肝血管瘤的生长速度非常缓慢,持续增大者占5%~35%,且瘤体增大量也很少。另外,肝血管瘤直径与疼痛等症状无必然关系,肿瘤增大也不一定会出现症状。肝血管瘤增大通常有阶段性,可能与生理阶段和内分泌有关。如年龄<30岁和妊娠期可有明显增大,其他阶段大多比较稳定。直径<5 cm的肝血管瘤即使有少许增大一般也不会产生明显的症状和并发症,但直径>10 cm的肝血管瘤如继续增大,甚至短时间内快速增大,则可能诱发症状和相关并发症的发生。全国多中心真实世界研究结果显示:25%的患者是因为血管瘤进行性增大而接受治疗(尚未公开发表的数据)。一般观点认为:每年增速直径>2 cm的情况为快速增长,如初始发现的瘤体已较大,则可能存在并发各种症状的风险,建议酌情治疗。
3.3 诊断不明确的肝血管瘤
虽然大部分血管瘤都能通过典型影像学特点而确诊,但一些非典型影像学特点的疑似肝血管瘤包块仍困扰着临床医师和患者。因此,临床诊断不确定的疑似血管瘤也被认为是治疗的指征,特别是具有肝炎、肝硬化、肝癌或其他恶性肿瘤病史的患者。已有的研究结果显示:诊断不明确的肝血管瘤占总治疗患者的6.3%~38.0%。近年来恶性肿瘤的发病率持续上升,当诊断不明确时,建议密切随访,适时果断治疗。
3.4 肝血管瘤导致的严重焦虑等精神症状
患者因担心血管瘤的诊断是否有误、快速增大、恶变和瘤体破裂出血等严重并发症的发生,产生不安和焦虑或其他不良心理症状通常也成为治疗原因。全国多中心真实世界研究结果显示:28%的患者是基于此原因接受治疗(尚未公开发表的数据)。心理因素能否成为肝血管瘤的手术指征在国内外业界尚无定论。其原因是心理因素评估较复杂,一些疑虑可能简单解释几句就可以解决,而严重的可能会导致恶性后果。已有的研究结果显示:因心理因素实施治疗者中仅有部分患者的心理症状在术后得到缓解,也有部分患者焦虑症状在术后缓解后再次复发,但这同时也将患者置于手术可能带来的风险中。因此,一般不主张把心理焦虑作为血管瘤的手术治疗指征。如果确有必要,心理因素的评估必须非常慎重和严格,最好建议患者咨询心理医师后再综合判断。建议对有明确因果关系的焦虑患者,且症状较严重者慎重治疗。
3.5、需预防性治疗的肝血管瘤
基于肝血管瘤自然进程中严重并发症发生率低,权衡瘤体自然进程可能出现的风险与治疗造成的损伤及可能出现并发症的风险,部分研究认为:无症状的肝血管瘤不应将直径作为治疗指征,更不建议实施预防性切除。然而,以下少见的状况尚存在争议:(1)当准备怀孕的妇女伴有巨大肝血管瘤,妊娠可能导致瘤体快速增长进而影响胎儿发育或引起破裂出血。(2)肝血管瘤巨大,突出到肋弓以外且患者较瘦弱,腹部可扪及瘤体。(3) 巨大肝血管瘤患者是重体力劳动者或运动员等情况。针对以上特殊情况建议医师和患者充分协商和权衡利弊再决定是否治疗。
4、肝血管瘤治疗方式的选择
鉴于肝血管瘤的临床生物学特征,应严格把握治疗指征。在伴有以上危险因素的情况下,应该以最小的创伤达到最满意的治疗效果为原则。成人肝血管瘤的治疗路径推荐为第一步:明确血管瘤的诊断,根据临床分型进行病情评估。第二步:严格把握治疗指征,权衡利弊。第三步:综合考量,制订治疗方案。
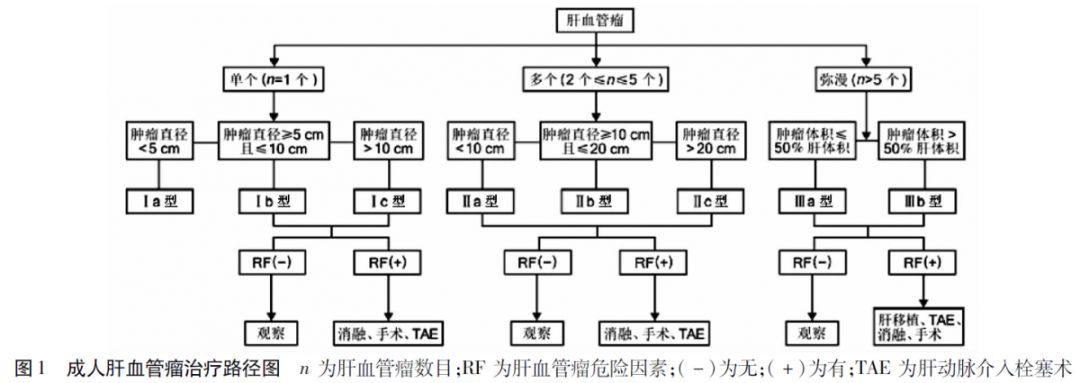
目前,治疗肝血管瘤有多种手段,专科医师应根据患者情况,严格把握指征,制订个体化治疗方案。不伴有危险因素的Ⅰ、Ⅱ、Ⅲ型患者,无论肿瘤直径、位置,原则上以随访观察为主,建议半年或1年定期复查。直径<5 cm诊断明确的肝血管瘤绝大部分无症状,不应以治疗风险小而轻易治疗,原则上建议观察。
4.1 手术切除
对于Ⅰ、Ⅱ型肝血管瘤患者,原则上均可以行手术治疗。手术切除治疗肝血管瘤是目前认为最为确切的治疗手段,但应严格把握切除指征,对于无症状,但强烈要求手术治疗的患者不推荐手术。手术切除目前有开腹切除和腹腔镜下切除两种,可根据肝血管瘤的位置和直径大小及各医院的技术熟练情况选择,以尽量降低创伤、达到治疗目的、确保患者安全、有效。手术方式包括血管瘤剥除、不规则肝切除、肝段或半肝以及扩大的半肝切除。肿瘤直径和位置、肝组织切除量、术中出血量以及输血情况等是影响肝血管瘤术后并发症的危险因素,但手术风险主要与术中出血量有关。已有的研究结果显示:采用肝固有动脉持续阻断下行巨大肝血管瘤剥除术,可减少术中出血量和手术并发症发生率,安全、有效。肝移植术适用于Ⅲ型肝血管瘤伴有上述各种危险因素或巨大肝血管瘤伴严重肝功能损害的患者。因并发肝内多发动、静脉短路的患者,也可行肝移植治疗。
4.2 局部消融术
射频消融(RFA)是目前应用较多的肝血管瘤微创治疗方法,其疗效确切,并发症发生率低,但应把握好指征。(1)伴有危险因素的Ⅰ、Ⅱ型肝血管瘤,位于肝脏实质内,有经肝脏实质的进针路径,周围无大血管、胆管及重要脏器,凝血功能良好的患者。(2) 伴有全身其他脏器功能损害,不适合手术切除的肝血管瘤。治疗方式包括经皮肝血管瘤RFA、腹腔镜下或开腹肝血管瘤RFA。治疗中采用预先毁损血管瘤主要动脉供血区的方法,尽可能彻底毁损血管瘤,减少病灶残留。既往研究结果显示:RFA治疗效果满意,肿瘤出现体积缩小,症状缓解。术后需密切注意有无出血倾向,坏死组织感染等并发症发生。RFA 易发生的严重并发症包括出血、脓肿形成、胃肠道穿孔、肝功能衰竭、胆管损伤、门静脉血栓、须要引流的血气胸等,发生率为0.6%~8.9%,烧灼面积过大、时间过久易并发血红蛋白尿,应积极有效预防和处理血红蛋白尿对肾功能的损害。其手术操作建议参考《肝血管瘤的射频消融治疗(国内)专家共识》。也有部分中心应用微波消融治疗肝血管瘤的报道,其治疗原则与RFA相似。
4.3 肝动脉介入栓塞术(TAE)
介入治疗具有创伤小、花费少、术后恢复快等优点,但复发率相对较高。
手术指征包括:
(1)Ⅰ、Ⅱ型肝血管瘤合并危险因素。
(2)有手术切除指征但肿瘤巨大,可经TAE缩小瘤体,为二期手术切除创造条件。
(3)肿瘤周围有重要结构,手术切除风险较大。
(4)伴黄疸或消耗性凝血病。
(5)不能耐受手术或不愿接受外科手术的患者。
目前常用的方法是碘油联合平阳(或博莱)霉素。平阳霉素是一种抗肿瘤抗生素,同时也是血管硬化剂,具有破坏血管内皮细胞,抑制内皮细胞再生并产生纤维化的作用。碘化油是碘与植物油的合成产物,黏稠度大,可沉积在肝血管瘤瘤体内,并且其在瘤体内的清除速度较正常肝细胞慢,可作为良好的载体将平阳霉素送达瘤体内,持续发挥作用。TAE是通过碘化油将平阳霉素带入并聚集于血管瘤血窦内,使血管瘤内血窦持续栓塞,最终因血窦腔闭塞导致瘤体缺乏营养逐渐硬化纤维化。另外,碘化油可在 X 线检查下显影,利用这一特点可在透视下行栓塞剂释放,并且术后可通过CT检查随访复查。介入栓塞治疗能有效地使患者供血动脉末梢小分支闭塞,血管瘤纤维化,终止肿瘤生长,促使瘤体缩小,临床症状改善,达到治疗目的。但TAE也可能造成异位栓塞导致各种并发症的发生。TAE的近期疗效比较确切,但远期复发率相对较高。当肝血管瘤内存在动脉和 (或)静脉短路、多支血管供血等情况时,介入治疗应根据瘤体具体造影情况选择栓塞血管,精准、全面的血管瘤供血血管的栓塞可能减少血管瘤复发率。
引证本文:国际肝胆胰协会中国分会肝血管瘤专业委员会. 肝血管瘤诊断和治疗多学科专家共识(2019版)[J]. 临床肝胆病杂志, 2019, 35(9): 1928-1932.
本文转载自“临床肝胆病杂志”,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。


 电话:01087573022
电话:01087573022
 邮箱:office@igandan.com
邮箱:office@igandan.com
 地址:北京市丰台区南三环西路16号搜宝商务中心3号楼801
地址:北京市丰台区南三环西路16号搜宝商务中心3号楼801
 肝胆相照一家人
肝胆相照一家人


Copyright @ 2014-2021 吴阶平医学基金会肝病医学部 北京肝胆相照公益金会
京ICP备15062285号-1
 京公网安备 11010602022018号
京公网安备 11010602022018号
互联网药品信息服务资格证书:(京)-非经营性-2020-0044